
Порядка 25% пациентов, которые обращаются за врачебной помощью, жалуются, что у них болит спина в области копчика. Хронический болевой синдром существенно ухудшает качество жизни, оказывая негативное влияние на сон и дневную активность. И только грамотная поэтапная диагностика и подбор оптимальной схемы лечения позволяют достичь положительной динамики. Боль в копчике (кокцигодиния) может быть обусловлена не только травмой, но и напряжением мышц, нарушением кровообращения и сдавлением нервных окончаний. При длительном сидении на жесткой поверхности или в неправильной позе мышцы и связки вокруг копчика перенапрягаются, что приводит к спазму и усилению болевого импульса. Если дополнительно присутствует воспаление или дегенеративные изменения в суставах, боль может усиливаться и принимать хронический характер.

Дата проверки: 18 Декабря 2025 года
Все факты были проверены врачом.
Причины болей в спине в области копчика
Существует множество причин, способных спровоцировать развитие боли в области копчика:
-
дегенеративные изменения в копчиковой области;
-
образование кальцификатов;
-
травматические повреждения;
-
профессиональные статические деформации (следствие длительного сидения на жесткой поверхности);
-
врожденные аномалии развития крестцово-копчиковых позвонков;
- воспалительные процессы в скелетных мышцах и околокопчиковой клетчатке;
- эпителиальный-копчиковый ход;
-
компрессионно-ишемические невропатии;
-
гиперлордоз поясничного отдела позвоночника (увеличение угла прогиба более 45 градусов);
-
спазм мышц тазового дна;
-
остеопороз;
-
опухоли (доброкачественные новообразования, хондрома — опухоль хрящевой ткани);
- рубцовые изменения после оперативных вмешательств в промежности.
У женщин болевой синдром в нижней части спины регистрируется гораздо чаще, чем у мужчин. Это объясняется большей ротацией и более широким тазом. В отдельных случаях боль в копчике при лежании на спине, сидении и движении обуславливается патологическими процессами в органах малого таза или прямой кишке.
Разновидности кокцигодинии
В соответствии с распространенной классификацией копчиковая боль подразделяется на четыре группы:
- Травматическая кокцигодиния. Возникает после прямых ударов, падений на копчик, при переломах или подвывихах копчиковых позвонков. Боль может появиться сразу после травмы или проявиться спустя некоторое время (при формировании рубцов и спаек). Особенно характерна усиленная болезненность при надавливании на копчик и при смене положения тела (например, при вставании со стула).
- Нейродистрофическая кокцигодиния. Связана с дегенеративно-дистрофическими изменениями в суставах и связках копчикового отдела, а также с нарушением работы нервных окончаний (невропатией). В результате может возникать стойкий мышечный спазм или постоянное раздражение нервных корешков. У пациентов часто отмечается сочетание боли с чувством онемения или покалывания в окружающих тканях, возможны «прострелы» в область поясницы и ягодиц.
- Воспалительно-токсическая кокцигодиния. Обусловлена воспалительными процессами в области копчика — например, при бактериальных инфекциях (абсцессах, флегмонах) или системных заболеваниях опорно-двигательного аппарата.
- Идиопатическая кокцигодиния. Не имеет очевидных причин, которые можно подтвердить инструментальными или лабораторными методами. Боль может провоцироваться совокупностью факторов — малоподвижным образом жизни, стрессом, функциональными нарушениями мышц тазового дна или даже психологическими причинами. В некоторых случаях боль «приходит и уходит» без видимых изменений в анализах и рентгенологических данных. Поэтому при идиопатической форме особое внимание уделяют исключению других возможных заболеваний и комплексному подходу — в том числе психотерапевтической коррекции.
Клинические признаки
Боль в спине в области копчика — это не болезнь, а симптом, сигнализирующий о наличии патологического процесса. Она может быть:
-
постоянной или приступообразной;
-
распирающей;
-
ноющей;
-
тянущей;
- локальной или распространенной на близлежащие зоны.
Болезненность может усиливаться при движении, в горизонтальном или сидячем положении, при физических нагрузках, сексуальных контактах. При вставании интенсивность боли снижается или полностью исчезает. Нередко кокцигодиния возникает на фоне переохлаждения, переутомления, стресса.
Если она связана с функциональными расстройствами или воспалительными процессами в области малого таза, при сидении формируется асимметрия опоры, что приводит к неравномерному распределению мышечного тонуса и формированию мышечных спазмов и, как следствие, болевого синдрома.
К какому врачу обратиться
Людям, у которых болит позвоночник в области копчика, сложно определиться с выбором специалиста. Если боль сопровождается онемением или покалыванием, необходима консультация невролога. При подозрении на костные патологии или последствия травмы — ортопеда-травматолога. Различные заболевания толстой и прямой кишки, геморроидальные узлы требуют осмотра колопроктолога. У женщин копчиковая боль может быть связана с гинекологическими заболеваниями, поэтому в подобных случаях следует обратиться к гинекологу. Для выявления истинной причины боли и разработки оптимальной схемы лечения кокцигодинии необходимо всестороннее обследование.
Совместная работа разных специалистов помогает точно установить диагноз и подобрать комплексное лечение.
Когда необходимо срочно обратиться к врачу
Срочная консультация необходима, если вы замечаете стремительное усиление болевого синдрома, онемение ног, нарушения стула и мочеиспускания, жар (повышенную температуру) или отечность в области копчика.
Методы диагностики
Всем пациентам с копчиковым болевым синдромом назначается комплекс диагностических процедур:
- бимануальная пальпация копчика;
-
пальцевое ректальное исследование;
-
рентгенография крестцово-копчикового отдела;
-
ректороманоскопия (для исключения кишечной патологии);
- УЗИ органов брюшного полости, малого таза;
- Компьютерная томография;
- Магнитно-резонансная томография.
В сложных диагностических ситуациях для выявления мышечного спазма в районе копчика рекомендуется дополнительное электрофизиологическое обследование мышц тазового дна, внутреннего и наружного сфинктера прямой кишки.
Как лечить копчиковый болевой синдром?
Главная цель лечения кокцигодинии— устранение ее причины. Для каждого пациента, у которого болит копчик при лежании на спине либо наблюдается ограниченная или разлитая анокопчиковая боль (боль в области промежности, ануса и копчика), разрабатывают индивидуальную лечебнаю программу.
Комплексная терапия включает:
- применение специально подобранных лекарственных препаратов;
-
параартикулярные (в околосуставной области) блокады;
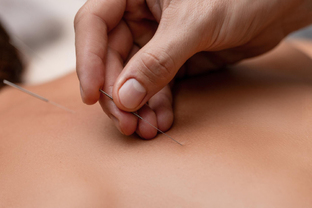
- рефлексотерапию (иглоукалывание);
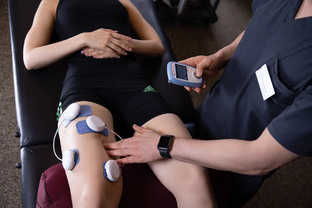
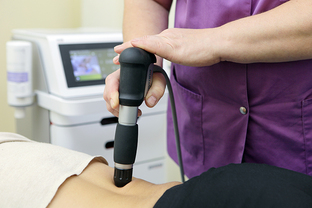
- физиопроцедуры;
- мануальную и остеопатическую коррекцию (мягкие техники воздействия на мышцы и фасции);
- ЛФК и кинезиотерапию (комплекс упражнений для укрепления спины и уменьшения нагрузки на копчик);
- психотерапевтическую помощь.
Медикаментозная терапия может включать:
- противовоспалительные препараты (НПВС) для уменьшения воспаления и болевого синдрома;
- миорелаксанты (лекарства, расслабляющие скелетные мышцы) для снижения мышечного спазма;
- обезболивающие (в том числе местные анестетики) в виде блокад, когда боль ярко выражена;
- хондропротекторы (средства, укрепляющие хрящевую ткань) при дегенеративных изменениях в суставах копчика.
Если консервативное лечение не оказывает должного эффекта — например, при нестабильных переломах, врожденных патологиях или выраженных рубцовых деформациях, рассматривают вопрос о проведении хирургической операции. Это может быть:
-
остеосинтез;
-
закрытая репозиция (сопоставление) копчиковых сегментов;
-
крестцовая радикотомия, ламинэктомия и пр.
Реабилитация пациентов с кокцигодинией
Центр «Лаборатория движения» проводит восстановительное лечение пациентов с копчиковым болевым синдромом. После комплексного диагностического обследования каждому пациенту назначают индивидуальную программу реабилитации. Она включает:
-
физиотерапевтические процедуры (электрофорез, магнитотерапию, миостимуляцию, озокерит и пр.);
- упражнения ЛФК;
- иглорефлексотерапию;
- фармакопунктуру;
- постизометрическую релаксацию;
- миофасциальный релиз;
- массаж;
- психотерапевтическую коррекцию.
Совмещение медицинских и психологических методик лечения зачастую обеспечивает более быстрый и стойкий результат, помогая вернуть пациенту привычный образ жизни.
При правильном подходе к лечению улучшение наступает довольно быстро, у многих уже через 2–3 недели снижается интенсивность болевого синдрома.
Если вы хотите пройти реабилитацию в «Лаборатории движения», оставьте заявку на сайте или свяжитесь с нашим администратором по телефону.
Последствия
Отсутствие своевременной диагностики и лечения копчиковых болей может привести к развитию соматических осложнений (осложнений со стороны внутренних органов), стать причиной неврологических нарушений (онемения, слабости в ногах), депрессии и неврозам.
Упорная болезненность, которая ассоциируется у некоторых пациентов со смертельно опасным заболеваниям, способна вызвать навязчивое состояние канцерофобии (боязнь диагностики рака в качестве причины имеющихся симптомов) и требует серьезной психотерапевтической помощи.
Профилактика
Чтобы минимизировать риск развития кокцигодинии, необходимо:
-
своевременно лечить заболевания пояснично-крестцового отдела и тазовой области;
- соблюдать режим работы и отдыха;
-
правильно питаться;
- поддерживать регулярную и адекватную физическую активность (плавание, йога, пилатес укрепляют мышцы спины).
При сидячей работе стоит организовать удобное рабочее место. Поможет стул с поддержкой поясницы или использование ортопедической подушки под таз, которая снижает давление на копчик. Рекомендуется каждые 40-60 минут вставать и выполнять легкую гимнастику (наклоны, потягивания), чтобы улучшить кровообращение и предотвратить спазм мышц тазового дна. Приветствуются .
Чтобы уменьшить боль в повседневной жизни, можно применять теплые (но не горячие) компрессы, аккуратные техники самомассажа (легкое растирание околокопчиковой зоны). Важно спать на матрасе средней жесткости, стараясь сохранять естественный изгиб позвоночника. При резком усилении боли не стоит заниматься самолечением — следует обратиться к специалисту и выяснить причину дискомфорта.




























Комментарии 2
Екатерина
03 января 2023, 21:23Переохлаждение, чрезмерные нагрузки и стресс были 29-го декабря. Вечером ещё и озноб был. Ночь промаялась, утром приехала в неотложку. Сдала анализы — ничего критичного не нашли. Выписали лечение цистита и почек. 2-го января дежурный врач признал проблемы позвоночника, лечение поменял. Ставлю уколы, пью таблетки. Лучше не становится.
Игорь
02 января 2023, 18:03Спасибо за информацию.
Сначала не обращаешь внимания на эти боли, потом они начинают мучать, потом начинаешь задумываться, что это и кто может помочь.
Ваша информация очень кстати.
Еще 10 комментариев из 2